Медицинская профилактика
Здоровый образ жизни — образ жизни человека, направленный на профилактику болезней и укрепление здоровья. По оценкам специалистов, здоровье людей зависит на 50-55 % именно от образа жизни, на 18 % — от генетической предрасположенности, и лишь на 12 % — от здравоохранения.
Существует 10 советов, разработанных международной группой врачей, диетологов и психологов, которые составляют основу здорового образа жизни. Следуя им, можно продлить и сделать более приятной нашу жизнь.
1 совет: разгадывая кроссворды, изучая иностранные языки, производя подсчеты в уме, мы тренируем головной мозг. Таким образом, замедляется процесс возрастной деградации умственных способностей; активизируется работа сердца, системы кровообращения и обмен веществ.
2 совет: работа – важный элемент здорового образа жизни. Найдите подходящую для себя работу, которая будет вам в радость. Как утверждают ученые, это поможет выглядеть моложе.
3 совет: не ешьте слишком много. Это способствует поддержанию активности клеток, их разгрузке. Также не следует впадать в крайность и есть слишком мало.
4 совет: меню должно соответствовать возрасту. Печень и орехи помогут 30-летним женщинам замедлить появление первых морщинок. Содержащийся в почках и сыре селен, полезен мужчинам после 40 лет, он способствует разряжению стресса. После 50 лет необходим магний, который держит в форме сердце и полезный для костей кальций, а рыба поможет защитить сердце и кровеносные сосуды.
5 совет: имейте на все свое мнение. Осознанная жизнь поможет как можно реже впадать в депрессию и быть подавленным.
6 совет: дольше сохранить молодость помогут любовь и нежность, поэтому найдите себе пару. Укреплению иммунной системы способствует гормон счастья (эндорфин), который вырабатывается в организм, когда человек влюблен.
7 совет: спать лучше в прохладной комнате (при температуре 17-18 градусов), это способствует сохранению молодости. Дело в том, что и от температуры окружающей среды зависят обмен веществ в организме и проявление возрастных особенностей.
8 совет: чаще двигайтесь. Учеными доказано, что даже 30 минут занятий спортом в неделю продлевают жизнь.
9 совет: периодически балуйте себя. Несмотря на рекомендации, касательно здорового образа жизни, иногда позволяйте себе вкусненькое.
10 совет: не всегда подавляйте в себе гнев. Различным заболеваниям, даже злокачественным опухолям, более подвержены люди, которые постоянно ругают самого себя, вместо того, чтобы рассказать, что их огорчает, а иногда и поспорить.
На работе человек проводит большую часть жизни. Поэтому так важно именно на рабочем месте создавать идеальную ситуацию для сохранения здоровья. Международная Федерация Сердца предлагает 10 ступеней здоровья, осваивая которые постепенно, но неуклонно, можно значительно улучшить состояние здоровья сотрудников.
Первая ступень - здоровая еда
Ежедневно следует съедать пять порций свежих овощей и фруктов и стараться исключать из рациона жиры животного происхождения.ъ
Ступень вторая – активность:
Будьте активными! Каждые 30 минут работы постарайтесь оторваться от рабочего места, чтобы размяться, пройтись. Особенно это правило рекомендуется соблюдать сидящим весь рабочий цикл на одном стуле (в современном офисе у компьютера) сотрудникам. Им крайне необходима физическая активность.
Третья ступень – сказать нет курению:
Да, необходимо решительно сказать нет курению. Если это удалось сделать, то у расставшихся с табаком курильщиков общий расчетный риск для жизни через год приблизится к индексу, определяемому для некурящего населения. Только через год!
Четвертая ступень – сохранение здорового веса:
Поддержание на протяжении жизни здорового веса поможет сохранению нормального артериального давления крови. Высокое давление - причина 50% всей сердечно-сосудистой патологии, но главное: гипертония является основным фактором риска развития инсульта.
Пятая ступень – знай свои размеры:
Каждый человек должен знать свои "размеры": артериальное давление, холестерин крови, содержание глюкозы в крови, размер талии и индекс массы тела. Если есть отклонения от нормы, то, совместно с лечащим врачом, нужно составить специальный план действий, чтобы снизить риск развития сердечно-сосудистой патологии, инвалидности в результате сосудистых катастроф и преждевременной смерти путем нормализации своих "размеров".
План действий должен отражать не только лекарственный контроль давления, сахара крови, холестерина, но в первую очередь коррекцию образа жизни (питание, физические упражнения и т. д.). Это основа профилактических мер по предупреждению заболеваний сердца и их осложнений
Индекс массы тела (ИМТ) рассчитывается по формуле: вес тела в кг разделить на рост в метрах возведённый в квадрат. Идеальный индекс от 18 до 24,9 кг/м2. Избыточный вес - при ИМТ до 29,9, а при его значении равном или выше 30 – диагноз: ожирение.
По окружности талии судят о наличии так называемого абдоминального (внутреннего) ожирения. Это наиболее опасная форма ожирения в плане риска болезней сердца! Нормальный размер талии для женщин - 82 см, для мужчин - 94 см; пограничный - соответственно ж - до 88 см, м - до 102см, а выше этих пределов – диагноз: абдоминальное ожирение.
Шестая ступень – уменьшить прием алкоголя:
Употребление алкоголя всегда приводит к повышению артериального давления и способствует избыточному весу. Почти у всех активных любителей и почитателей алкогольных напитков, даже некрепких, рано или поздно развивается гипертоническая болезнь.
Седьмая ступень – помещение без табачного дыма:
Настаивай на свободном от курения рабочем помещении. Пассивное курение приносит столько же вреда, сколько курение активное. Работодателям рекомендуется оказывать поддержку и помощь тем сотрудникам, которые желают бросить курить. Важно запретить курение на рабочем месте. Возможно, обеспечить антитабачной жвачкой или таблетками против курения.
Восьмая ступень – используй перерыв:
Используй перерывы для выполнения физических упражнений. Обязательно внеси в рабочий ежедневник перерывы для физической активности. Попытайся делать физкультуру 2 раза в день. Делай упражнения по 5 минут для позвоночника и конечностей и сидя на рабочем месте. Идеально, когда сотрудники во время перерыва имеют возможность заниматься теннисом, крутить педали велоэргометра, заниматься в тренажерном зале. Но, если нет таких условий, то можно просто немного походить, использовать ступеньки. Делай физические упражнения сам и вдохновляй других.
Девятая ступень – выбирай здоровую столовую:
Выбирай кафе или столовую, в которых готовят здоровую пищу. Заказывай или проси приготовить только полезные блюда. Лучше пройтись немного дальше, но пообедать в хорошей столовой, где заботятся о благе клиентов, подбирая здоровое меню. Не стоит принимать ланч за рабочим столом. Для этого найдите другое помещение. Гораздо полезнее короткая прогулка по свежему воздуху в столовую и обратно.
Десятая ступень – атмосфера без стресса
Создай на рабочем месте атмосферу без стресса. Коллег по работе нужно приободрять и вдохновлять, создавая положительные эмоции, рассказывая приятные истории. Не рекомендуется грузить сотрудников негативом, решать проблемы нецивилизованно, нервировать окружающих.
Как видно из перечисленного, первые 6 ступеней – это общие рекомендации для здоровой жизни. Последние четыре ступени – идеи для претворения в жизнь на предприятии, в офисе на рабочем месте для улучшения самочувствия сотрудников во время работы.
ГБУЗ "Центр общественного здоровья и медицинской профилактики" министерства здравоохранения Краснодарского края.
Вредные привычки – термин, характеризующий такой образ жизни, при котором человек осознанно наносит вред своему здоровью, занимаясь определёнными вещами, приносящими приятные ощущения. Особенно это характерно для подростков, которые ещё развиваются и не имеют чётко выработанных принципов. Профилактика вредных привычек – ряд мероприятий, которые должны проводиться в школе и других учебных заведениях, а также в семье. Ведь бороться с уже сложившимся образом жизни, даже если он несёт серьёзный вред, намного сложнее, чем предотвратить появление опасных влечений. Да и не все знают, насколько это вредно.
Разновидности вредных привычек
Специалисты выделяют множество видов вредных привычек. Какие-то из них пришли к нам из далекого прошлого, а что-то появилось лишь в последние годы. Самыми распространёнными и опасными сегодня считаются табакокурение, наркомания, токсикомания и алкоголизм. Но есть и другие. Давайте кратко охарактеризуем каждую из них.
Табакокурение
Табакокурение – бич современности. К счастью, сегодня всё чаще ставится вопрос о том, как снизить количество людей, страдающих от этой вредной привычки. Правительство запрещает продажу сигарет несовершеннолетним, курение в публичных местах, увеличивает стоимость табачных изделий. И всё это приносит пользу, но не уберегает подростков и их друзей от пагубной привычки полностью.
Основная опасность табакокурения – быстрое привыкание и огромный вред для здоровья растущего организма. Профилактику курения лучше всего начинать с беседы подростков и их родителей. Даже если мама или папа курит, пусть поделится с сыном или дочерью, как пагубно воздействует привычка на организм и как сложно с ней расстаться. Нужно описать минусы курения, в том числе желтеющие зубы, одышку, неприятный запах изо рта, бессонницу, потливость.
Токсикомания
При токсикомании человек получает удовольствие от вдыхания паров тех или иных веществ. Справиться самостоятельно с этой проблемой очень сложно. Поэтому, если есть подозрения, что ребёнок страдает от токсикомании, следует немедленно обратиться за помощью к специалисту. Должны насторожить повышенная агрессивность, неадекватное поведение, таинственность и другие нехарактерные манеры поведения подростков. Причём внимание на эти симптомы появления вредной привычки могут обратить как их родители, так и учителя.
Алкоголизм
Основная опасность алкоголизма – незаметно вырастающая привязанность, которую сложно побороть. Так, сначала распитие спиртных напитков или пива происходит только по праздникам, потом чаще, а затем ни одна посиделка подростков или встреча с друзьями не обходится без бутылки. Здесь родителям также придётся начинать с себя. Если алкоголь – частый гость на столе, то вряд ли «душеспасительные» беседы принесут хоть какую-либо пользу.
Также важно следить, каков круг общения подростков. Если в него входят те, кто занимается спортом, имеет любимое дело, то можно не переживать. А вот неблагоприятная компания – повод насторожиться. Легче предотвратить возникновение, чем лечить человека от алкоголизма, токсикомании или наркомании.
Наркомания
При наркомании удовольствие получается от вдыхания, введения внутривенно, глотания или курения наркотических веществ. Подростков, имеющих такую вредную привычку, как и страдающих от токсикомании и алкоголизма, можно вычислить по неадекватному поведению. Обычно перемены замечают не только их родители, но и все окружающие. Кроме того, на руках могут появиться синяки от уколов, а глаза будут выглядеть неестественно и «стеклянно».
Даже если кажется, что подросток сможет справиться самостоятельно или употребляет «лёгкие» наркотики, от которых легко отказаться, не стоит надеяться на собственные силы. Лучше обратиться за помощью к специалистам. Ведь даже «лёгкие» наркотики вызывают привыкание и пагубно влияют не только на физическое, но и на психическое здоровье подростков. Тем более, что привыкание к наркомании в некоторых случаях может возникнуть уже после первых применений наркотического вещества.
Другие вредные привычки
К другим вредным привычкам можно отнести такие:
игроманию;
шопоголизм;
переедание;
обгрызание ногтей;
ковыряние в носу;
хруст пальцами;
отстукивание ритма руками или ногами и другие.
Все они опасны в разной степени. Например, ковыряние в носу и хруст пальцев приносят неудобства в большей степени окружающим людям. А игромания, хоть и отличается от алкоголизма, наркомании и токсикомании, всё равно представляет горе для всей семьи. Ведь человек, страдающий этой привычкой, может стать психически неуравновешенным или же даже потерять над собой контроль и причинить кому-то вред. К тому же человек, погружённый в компьютерный мир, перестаёт вести нормальный образ жизни, всё своё свободное время посвящает игре, тратит в ней деньги.
Влияние на здоровье человека
Очень сложно найти орган или систему в человеческом организме, которая бы не пострадала от вредной привычки, неважно, от наркомании, алкоголизма, табакокурения или другой. Тем не менее особенно опасно воздействие на состояние сердца, сосудов, головного и спинного мозга, костей и суставов, половой и дыхательной системы. Стоит помнить, что курильщик загрязняет не только свои лёгкие, но также значительно повышает риск развития атеросклероза сосудов.
Беременная курит
Ещё более страшно влияние табакокурения, алкоголизма и наркомании на состояние здоровья будущих детей страдающей от одной из вредных привычек женщины. У таких малышей часто наблюдается отставание, проблемы с кровеносной, половой, дыхательной системой, неврологические заболевания.
Да и для окружающих человек с вредными привычками представляет немалую опасность: от пассивного курения до убийства с целью получения денег для покупки очередной дозы наркотика.
Способы борьбы с вредными привычками
В зависимости от того, какая вредная привычка нуждается в искоренении, а также насколько сам человек к ней привязан физически и психически, разнятся и методы борьбы. Например, чтобы справиться с табакокурением, алкоголизмом на начальных стадиях специалисты рекомендуют отвлечься и найти занятие, которое расслабит.
Помогает справиться с тягой к вредной привычке спорт. Неважно, что вы выберите: йогу или плаванье, бег на длинные дистанции или танцы, румбу или поднятие тяжестей. Помните, что интенсивность тренировок должна наращиваться постепенно. Лучше всего обратиться за помощью к опытному тренеру, рассказать ему о своей проблеме. Тогда занятия будут полезны и помогут достичь успеха в избавлении от сигареты или алкоголя.
Хороша работает методика откладывания сигареты на потом. К сожалению, этот метод работает лишь при начальной стадии зависимости. В случае с табакокурением после консультации со специалистом можно приобрести жевательные пастилки, леденцы, пластыри, помогающие справиться с никотиновой зависимостью. Сегодня модно также замена обычной сигареты на электронную.
Избавиться от наркомании, токсикомании и алкоголизма в запущенной стадии поможет только специализированная клиника. Комплексное воздействие психотерапии, лекарственных средств и других методик позволяет избавиться от вредных привычек навсегда. Но результат будет максимальным, только если сам человек хочет справиться с зависимостью.
Профилактические меры
Зож
Лучшая профилактика вредных привычек – здоровый и активный образ жизни. Вряд ли человек, увлекающийся танцами или греблей на байдарках, решит закурить или напиться. Поможет выплеснуть негатив, переключиться с проблем самый разный спорт.
Да и воспитание имеет огромное значение. Ребёнок, выросший в некурящей и непьющей семье, где с его малых лет ведутся беседы об опасности вредных привычек, не будет курить или увлекаться алкоголем. Но здесь огромное значение имеет ещё среда, в которой развивается подросток. Если все его сверстники пьют и курят, то против соблазна попробовать сложно устоять. Причём подростки редко осознают, как опасна та или иная привычка.
Кроме того, занятия любимым делом также послужат хорошей профилактикой. Шитьё, вышивание, бисероплетение, рисование, игра на различных музыкальных инструментах и многие другие. Прогулки и поездки в различные места, танцы, закаливание, ролики, велосипед или коньки – выбирайте, что по душе. Различные секции, кружки также займут подростка, отвлекут от пагубного влияния сверстников, сделают более выносливым, целеустремлённым.
Меры профилактики вредных привычек, включающие постоянно проводящиеся мероприятия в учебных заведениях, беседы родителей дома, а также другие меры – самый верный шаг, который поможет избежать многих бед и сохранить здоровье растущего организма. Помогите подростку найти себя в жизни, развить умения и желание познавать новое, заниматься любимым делом. И тогда вредные привычки никогда не станут проблемой для него и его близких.
С 30 марта по 5 апреля 2026 года вся Россия присоединяется к Неделе здоровья матери и ребенка, важной инициативе Минздрава, посвященной самому ценному – нашим детям и их мамам. Этот период, завершающийся Днем неонатолога 5 апреля, призван привлечь внимание к вопросам охраны материнства и детства, подчеркнуть значимость ранней диагностики и правильного вскармливания.Современная медицина шагнула далеко вперед, предлагая уникальные возможности для раннего выявления патологий. Перинатальный и неонатальный скрининги – это не просто медицинские термины, а настоящий подарок будущим и новоиспеченным родителям. Благодаря этим исследованиям, проводимым в первые дни жизни малыша, есть шанс своевременно обнаружить тяжелые наследственные и врожденные заболевания, что открывает двери к своевременному началу лечения и успешному прогнозу.
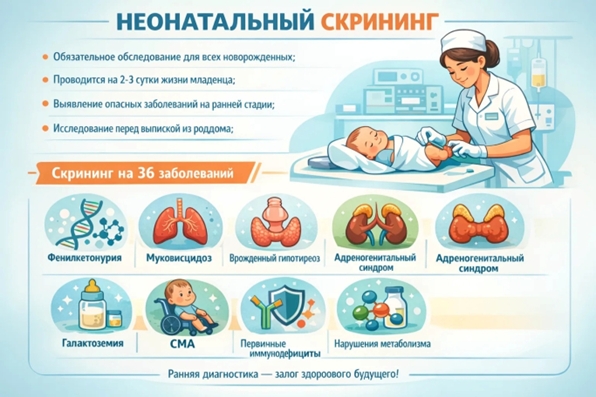
Отдельное внимание в рамках Недели здоровья уделяется теме грудного вскармливания. Это не просто способ накормить ребенка, а мощнейший инструмент первичной профилактики. Грудное молоко – это идеальное питание, обеспечивающее гармоничное развитие малыша, а также снижающее риск
Токсокароз — это тяжелое паразитарное заболевание, вызываемое личинками круглых червей (токсокар), которые в природе паразитируют у собак и кошек. Человек является «тупиковым» хозяином для этого паразита, однако личинки токсокар способны мигрировать по нашему организму, поражая внутренние органы и ткани.
Как происходит заражение?
Основной источник инфекции — загрязненная почва, в которой находятся яйца токсокар, попавшие туда с фекалиями животных.
• Грязные руки: основной путь передачи (фекально-оральный).
• Игры в песочницах: дети заражаются во время игр с песком, если он не защищен от доступа бродячих животных.
• Немытые овощи и зелень: частицы почвы с яйцами паразитов могут оставаться на продуктах с огорода.
• Контакт с шерстью животных: яйца токсокар могут находиться на шерсти питомцев после прогулки.
Симптомы, которые должны насторожить:
Токсокароз часто «маскируется» под другие болезни. Основные признаки:
• рецидивирующие лихорадки (повышение температуры без видимых причин);
• аллергические высыпания на коже, зуд;
• легочный синдром (сухой кашель, одышка, приступы удушья);
• увеличение печени и селезенки;
• боли в животе, тошнота;
• снижение остроты зрения (при глазной форме).
• Важный маркер: высокий уровень эозинофилов в общем анализе крови.
5 правил профилактики:
1. Гигиена рук: тщательно мойте руки с мылом после каждого контакта с почвой, после прогулки и перед едой. Обучайте этому детей с раннего возраста.
2. Защита песочниц: детские песочницы должны иметь плотные крышки или чехлы, чтобы предотвратить их загрязнение бродячими кошками и собаками. Песок в них должен регулярно меняться.
3. Обработка продуктов: все овощи, фрукты, ягоды и особенно зелень (петрушка, укроп, салат) необходимо тщательно мыть под проточной водой, а лучше — обдавать кипятком.
4. Забота о питомцах: регулярно (раз в квартал) проводите профилактическую дегельминтизацию своих домашних животных под контролем ветеринара. Выгуливайте собак в специально отведенных местах и обязательно убирайте за ними экскременты.
5. Борьба с насекомыми: защищайте продукты питания от мух и тараканов, которые могут переносить яйца гельминтов на лапках.
Что делать при подозрении?
Если вы подозреваете токсокароз, необходимо обратиться к инфекционисту или паразитологу. Диагноз подтверждается специальным анализом крови на наличие антител к токсокарам (ИФА). Самолечение народными средствами неэффективно и опасно.
Помните: чистота — залог вашей защиты от невидимых паразитов!
С 23 по 29 марта 2026 года в России проходит Неделя профилактики инфекционных заболеваний. Эта ежегодная инициатива призвана напомнить гражданам о важности защиты своего здоровья и здоровья окружающих от опасных инфекций.
Что защищает нас от болезней?
1.Вакцинация (коллективный иммунитет): когда привито более 95% населения, вирус не может циркулировать и не добирается до тех, кому прививки противопоказаны (лица с непереносимостью компонентов, младенцы (в зависимости от возраста и прививки), онкобольные).
2.Ревакцинация: поддержка иммунитета во взрослом возрасте (столбняк, дифтерия каждые 10 лет).
3.Своевременная диагностика.
4.Гигиена: мытье рук, обработка продуктов, чистота ран (профилактика столбняка). Это работает против кишечных и контактных инфекций.
Вакцинация - это один из самых эффективных способов профилактики .За счет прививок удается предупредить развитие серьезных патологий и снизить до минимума развитие многих заболеваний.
Факты о вакцинации:
1. Вакцинация спасает жизни. Согласно данным ВОЗ, ежегодно иммунизация предотвращает от 2 до 3 миллионов смертей по всему миру от таких опасных заболеваний как дифтерия, корь, столбняк, коклюш.
2. Вакцины проходят строгий контроль. Перед тем, как вакцина поступает в использование, она проходит многоэтапные клинические испытания.
3. Вакцинация снижает риск тяжёлых осложнений и смерти. Даже если привитый человек заболевает, болезнь, как правило, протекает в более лёгкой форме.
4. Коллективный иммунитет защищает общество. Массовая вакцинация тормозит распространение вирусов и бактерий, снижая вероятность эпидемий, благодаря коллективному иммунитету.
5. Вакцинация важна в любом возрасте. Иммунитет, полученный в детстве, со временем может ослабевать, поэтому взрослым часто требуется ревакцинация – это повторная вакцинация от некоторых инфекций. Это помогает усилить и продлить защиту от болезней, от которых были сделаны прививки в детстве, а также защитить от новых штаммов возбудителей.
Туберкулез (устаревшее название — чахотка) — тяжелое, но излечимое инфекционное заболевание. Его трудно выявить, оно наносит серьезные повреждения организму, а потому смертельно опасно. Заражение происходит достаточно легко, однако своевременное обращение за медицинской помощью делают полное выздоровление абсолютно реальным.
Общая информация
Всемирная организация здравоохранения сообщает, что туберкулезом инфицирован каждый третий житель планеты. Однако быть инфицированным — не значит болеть чахоткой. Примерно у 8-9 млн людей в год заболевание переходит в активную форму, а смертность от туберкулеза составляет 3 млн человек в год.
Что же вызывает болезнь: вирус или бактерия? Туберкулез — невирусное заболевание. Его возбудитель — палочка Коха — микробактерия.
Палочки Коха имеют ряд особенностей, именно они делают болезнь чрезвычайно заразной:
• Микробы устойчивы к спирту, щелочи, кислотам.
• Не погибают под воздействием низких температур.
• Усиленно размножаются во влажной среде, в темных, невентилируемых помещениях.
• Быстро распространяются по воздуху: во время разговора — на 70 см и дальше, при кашле — на 3 м.
• Вне организма живут четыре месяца, в воде — почти полгода.
• Устойчивы ко многим лекарственным препаратам.
Бактерии погибают в тепле, не переносят солнечные лучи, хлорсодержащие вещества.
Развитие
С момента попадания палочки Коха в организм и до появления первых признаков заболевания могут пройти даже годы. Все зависит от состояния иммунной системы человека. Сильная — убивает бактерию, поэтому болезнь не развивается. Слабая сдается почти сразу, инкубационный период в этом случае очень короткий. Если иммунитет не в состоянии уничтожить возбудителя, но и не дает ему распространиться, болезнь становится скрытой (латентной). Любой сбой в работе иммунитета даст толчок к развитию активной формы.
Лучшая защита от туберкулеза — своевременная вакцинация. В Российской Федерации БЦЖ делают в роддоме всем здоровым новорожденным. Если необходимо, проводят ревакцинацию, когда ребенку исполняется 7 и 14 лет. Взрослый может защитить себя, не пропуская профилактические медосмотры и флюорографические исследования, которые позволяют выявить заболевание на ранней стадии.
Виды и формы туберкулеза
Самым распространенным считается туберкулез легких. Однако болезнь может поразить любой орган или систему органов.
Выявляют туберкулез:
• лимфоузлов;
• пищеварительной системы;
• нервной системы;
• мочеполовой;
• костей и суставов.
Заболевание бывает первичным (развивается сразу после проникновения в клетку палочки Коха) и вторичным (после заражения другим типом микобактерии или смены ремиссии обострением). Вторичный тип чаще встречается у взрослых пациентов.
По отношению к выделению бактерий различают открытую форму (больные выделяют возбудителя в окружающую среду) и закрытую (выделения не происходит).
Есть особая форма туберкулеза — туберкулома. В легких образуются некротические очаги, окруженные фиброзной капсулой. Болезнь не дает симптомов, ее может выявить только рентгенография или специальные анализы. Часто развивается у людей с сахарным диабетом и нарушениями обмена веществ.
Причины развития туберкулеза
Основной путь передачи инфекции — воздушно-капельный. Она распространяется с частицами слюны носителя при разговоре, кашле, чихании, пении. Больной с открытой формой туберкулеза за год в среднем заражает более 10 человек. Реже бактерии передаются воздушно-пылевым путем, через предметы обихода. Заражение также происходит через продукты питания: мясо, молоко животных, болеющих туберкулезом.
Риск заболеть высок у тех, кто:
• находится в плотном контакте с больным человеком;
• проживает в регионе с высоким уровнем заболеваемости;
• страдает ВИЧ, сахарным диабетом, другими заболеваниями, снижающими иммунитет;
• длительно принимал лекарственные препараты, ослабляющие иммунную систему (кортикостероиды, цитостатики и др.);
• плохо питается;
• употребляет алкоголь, наркотические вещества;
• проживает в неблагоприятных условиях (тюрьма, ночлежка).
Фактором риска считается также детский или пожилой возраст, так как иммунитет у детей и пожилых обычно слабее, чем у взрослых.
Симптомы туберкулеза легких
Первые признаки заболевания — слабость и кашель, которые не исчезают в течение трех недель. Немного позднее в мокроте появляется кровь, возникает боль при дыхании, так как ткани легких начинают разрушаться. Наличие этих признаков требует безотлагательного обращения к врачу.
К симптомам туберкулеза также относят:
• субфебрилитет;
• внезапная потеря веса, аппетита;
• перепады настроения;
• усиление потоотделения, особенно в ночное время;
• одышка;
• тахикардия;
• увеличение лимфатических узлов.
Больной выглядит уставшим, его черты лица заостряются, на щеках появляется нездоровый румянец. На первой стадии болезни общий анализ крови не покажет разительных изменений, кроме снижения количества лейкоцитов и уровня гемоглобина.
Диагностика
Своевременная диагностика туберкулезной инфекции очень важна. Чем раньше человек узнает о ней, тем быстрее сможет вылечиться и меньшее количество людей заразит. Поэтому обязательный скрининг на туберкулез легких прописан на законодательном уровне.
Для детей это ежегодная проба Манту — введение под кожу микроскопической дозы туберкулина PPD (очищенного экстракта белков палочки Коха). После введения экстракта на коже проявляется реакция — «пуговка» — уплотнение с покраснением. По ее размеру судят о том, как часто организм сталкивается с искомой бактериальной инфекцией, как на нее реагирует иммунитет. При подозрении на туберкулез пробу Манту делают и взрослым.
С 15-летнего возраста раз в два года проходят флюорографическое обследование. Врачам, работникам пищевой промышленности, учителям, военным и некоторым другим группам населения такое исследование нужно проводить 1 раз в год. Рентгеновский снимок покажет, есть ли изменения в легких. Также регулярно на профосмотрах сдается общий анализ крови.
При подозрении на туберкулез человека направляют к фтизиатру. К доктору необходимо обратиться самостоятельно, если вы были в тесном контакте с инфицированным.
Наиболее информативный анализ, позволяющий быстро разобраться, есть ли у пациента туберкулез (даже в латентной форме) — анализ крови на секрецию гамма-интерферона. Исследование показано, когда рентген делать нельзя (беременность, патологии щитовидной железы, почек, печени и т.д.), а проба Манту малоинформативна.
Врач обязательно назначит анализ мокроты. Он покажет, присутствуют ли в ней микобактерии. Если да — это признак открытой формы туберкулеза легких.
Лечение
Если не лечить туберкулез, это может привести к смерти. При отсутствии терапии или несоблюдении врачебных рекомендаций смертность составляет 50%. Однако правильно пройденный курс лечения практически полностью исключает смертельные исходы.
Терапия не требует госпитализации, проводится в домашних условиях. В зависимости от состояния, больному назначается режим:
• постельный, если состояние тяжелое, есть осложнения;
• ограниченный (покой, отсутствие физических нагрузок) при самочувствии средней тяжести;
• общий, когда состояние улучшается.
Прием лекарств
Нужно принимать курс антибиотиков (несколько видов) в течение полугода (иногда дольше). Продолжительность приема зависит от формы, стадии заболевания, наличия сопутствующих патологий. Так, внелегочная форма лечится примерно теми же лекарствами, только гораздо дольше.
Уже через две недели после начала лечения больные начинают чувствовать себя лучше. Однако курс необходимо закончить. Если прекратить прием антибиотиков раньше, микобактерии разовьют к ним устойчивость. Тогда длительность и сложность лечения увеличатся в разы.
Примерно пятая часть всех случаев заболевания требует хирургического лечения. Внутрилегочное кровотечение может полностью заблокировать дыхательную систему.
Латентная форма
Лечить латентную форму рекомендуется в тех случаях, когда есть риск ее перехода в активную, а также позволяет возраст. После 35 лет усиливается уязвимость печени — побочные эффекты лечения могут перевесить его преимущества.
После выздоровления больные находятся под наблюдением фтизиатра еще три года. Они проходят регулярные обследования, узнают, на что необходимо обращать внимание, чтобы не допустить рецидива болезни.
Помните, что подавляющее большинство случаев чахотки у взрослых и детей может быть излечено. Главные условия для этого — наличие медикаментов и их добросовестный прием.
Туберкулез внелёгочный — название, объединяющее формы туберкулеза различной локализации, кроме туберкулеза органов дыхания. По статистическим данным за 2019-2020 года внелёгочный туберкулёз, в общей заболеваемости туберкулёзом, занимает в среднем от 12 до 17%.
Причины возникновения внелегочных форм туберкулеза у человека разнообразны. Массивность и вирулентность инфекции, иммунобиологическое состояние организма, провоцирующие факторы возникновения диссеминации, возраст, сопутствующие заболевания - все это влияет на возникновение очагов поражения.
Туберкулез внелегочной локализации наиболее часто выявляется у людей, которые входят в группу риска развития данного заболевания, в том числе:
• врачей и медсестер противотуберкулезных диспансеров;
• пациентов с иммунодефицитом;
• работников животноводческих ферм;
• работники и осужденные пенитенциарных учреждений;
• работников бактериологических лабораторий.
Среди туберкулезных внелегочных поражений практическое значение имеют:
1. Туберкулез мозговых оболочек (4% всех больных внелегочным туберкулезом)
2. Туберкулез желудочно-кишечного тракта (1,5 % всех больных внелегочным туберкулезом)
3. Туберкулез периферических лимфатических узлов (2,5% всех больных внелегочным туберкулезом)
4. Туберкулез костей и суставов (47% всех больных внелегочным туберкулезом)
5. Туберкулез мочевых, половых органов (37% всех больных внелегочным туберкулезом)
6. Туберкулез кожи и подкожной клетчатки (1,5 % всех больных внелегочным туберкулезом)
7. Туберкулез глаз (5,5 % всех больных внелегочным туберкулезом)
ТУБЕРКУЛЁЗ МОЗГОВЫХ ОБОЛОЧЕК
Туберкулезный менингит - это воспаление мозговых оболочек. До 80% больных туберкулезным менингитом имеют либо следы перенесенного ранее туберкулеза других локализаций, либо активный туберкулез другой локализации в настоящий момент. Гематогенный механизм проникновения микобактерии туберкулёза (МБТ) в мозговые оболочки признается основным.
Данное состояние проявляется таким симптомами, как:
• головная боль;
• раздражительность;
• резкая смена настроения;
• апатия;
• сглаживание носогубной складки;
• головокружение;
• судороги;
• косоглазие;
• нарушения зрения.
ТУБЕРКУЛЁЗ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Поражение микобактериями пищеварительного тракта относится к часто диагностируемым внелегочным формам туберкулеза. Наиболее часто воспаляются дистальные отделы кишечника. Возможно также формирование язвенных дефектов на слизистой оболочке 12-перстной кишки и желудка. На развитие патологии указывают следующие симптомы:
• стремительное похудение;
• ломота в теле;
• ухудшение общего состояния;
• повышенное потоотделение;
• покалывание в сердце;
• боли в животе;
• диарея;
• вздутие живота.
ТУБЕРКУЛЁЗ ПЕРЕФЕРИЧЕСКИХ ЛИМФОУЗЛОВ
Первые признаки поражения лимфатической системы наблюдаются в области шейных и подчелюстных узлов. Реже поражаются подмышечные и паховые узлы.
К клиническим проявлениям поражения лимфатической системы относятся:
• увеличение узлов;
• покраснение кожных покровов;
• болезненность узла при пальпации;
• снижение аппетита;
• формирование свищевых ходов;
• цианоз кожных покровов;
• повышенная потливость.
ТУБЕРКУЛЁЗ КОСТЕЙ И СУСТАВОВ
У взрослого человека, длительное время страдающего туберкулезом, велика вероятность поражения элементов опорно-двигательного аппарата. Микобактериями могут быть инфицированы позвонки и трубчатые кости. Данное нарушение сопровождается разрушением костей и атрофией мягких тканей. Можно выделить следующие проявления этой формы туберкулеза:
• изменение походки;
• боли в мышцах и костях;
• искривление позвоночника;
• неврологические нарушения;
• снижение двигательной активности.
ТУБЕРКУЛЁЗ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ
Наиболее частая локализация внелегочного туберкулеза – область урогенитального тракта. Согласно статистике, на данную форму приходится около 43% случаев внелегочного расположения очагов инфекции. Чаще подобная локализация очагов диагностируется у мужчин. При данном типе внелегочного туберкулеза симптомы зависят от степени распространенности процесса. В большинстве случаев микобактерии заносятся с кровотоком в почки. Это приводит к появлению признаков нарушения работы данного парного органа.
ТУБЕРКУЛЁЗ КОЖИ И ПОДКОЖНОЙ КЛЕТЧАТКИ
При туберкулезе часто поражаются кожные покровы. Дефекты могут быть представлены сухими ранами, обширными язвами, папулами, сыпью и другими вариантами дефектов. При диагностике данной формы болезни выполняется осмотр пораженных кожных покровов и исследование мазков, взятых с раневой поверхности.
ТУБЕРКУЛЁЗ ГЛАЗ
Микобактериями может поражаться роговица, конъюнктива, склера и другие структуры глаз. Возможно появление очагов некроза и гранулем. Эта форма заболевания может стать причиной нарушения зрения. Для подтверждения диагноза пациенту требуется консультация офтальмолога.
Многим видам внелегочного туберкулеза свойственно осложненное течение. К наиболее опасным относятся:
• туберкулезный перитонит;
• остеомиелит;
• кома;
• судорожный синдром;
• потеря зрения;
• сложные переломы;
• отек мозга;
• остановка сердца.
Профилактика:
- Вакцинация проводится всем детям, без противопоказаний, в роддоме на 3-7 день жизни ребёнка. Далее ревакцинация, в 6-7 лет, по необходимости. Если данная необходимость выявится по итогам пробы Манту или Диаскин-теста. (до 18 лет). - Население должно проходить флюорографическое обследование один раз в два года, работники эпидемиологически важных профессий – один раз в год. Флюорография является скрининговым методом выявления туберкулёза легочной формы на начальной стадии. После выявления данным методом, проводится углубленная диагностика на наличие внелегочных форм.
- Важнейшая задача - ограждение здоровых от проникновения инфекции. Мокроту нужно аккуратно собирать в специальные плевательницы и дезинфицировать. Дезинфицирующими растворами также замачивают белье, которым пользовался больной. Плевательницы можно кипятить вместе с мокротой. Больного, выделяющего палочки, необходимо отделить от здоровых (отдельная комната, кровать за ширмой, своя посуда, полотенце, носовые платки и пр.).
Больной должен полоскать рот, часто мыть руки, пользоваться плевательницами для мокроты. В пыли могут находиться туберкулезные палочки. Солнечные лучи убивают их, поэтому свет, свежий воздух и чистота являются необходимыми мероприятиями против туберкулезной инфекции.
Большую профилактическую работу выполняют туберкулезные диспансеры, которые следят за бытовыми условиями больного и ведут среди населения санитарно-просветительную работу.
Здоровый, крепкий организм менее подвержен заболеванию, поэтому закаливание тела, занятия физкультурой, холодные обтирания, здоровый образ жизни предохраняют от заболевания туберкулезом.
Берегите свое здоровье!






















