Медицинская профилактика
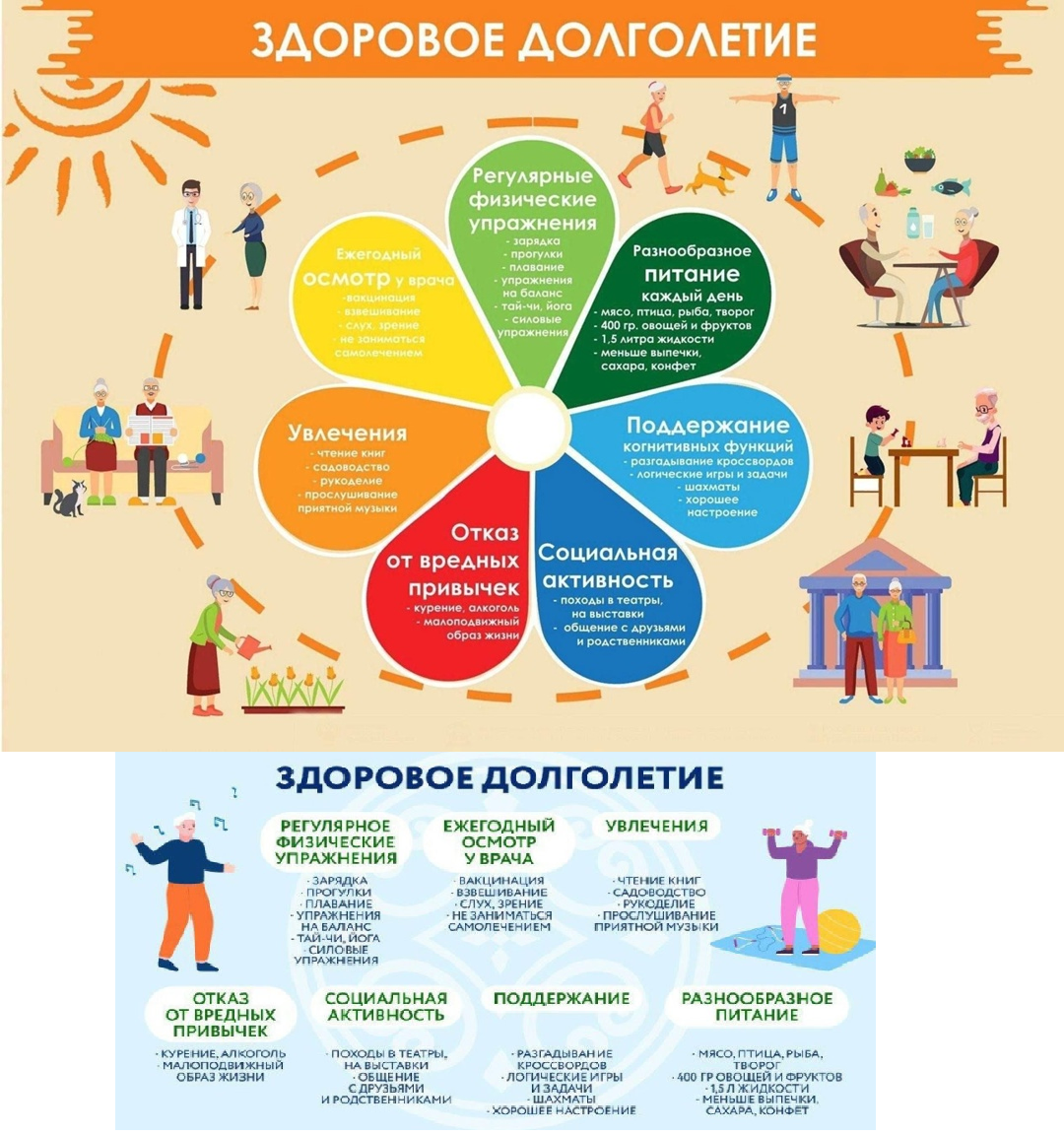
Неделя здорового долголетия – отличный повод задуматься о том, как сохранить здоровье и активность на долгие годы. Важно понимать, что долголетие – это не количество прожитых лет, а их качество.
Существует множество теорий о том, что способствует долгой жизни. При этом эксперты подчеркивают, что генетика – это лишь 25% от общего уравнения, а вот 75% находится под нашим контролем или зависят от внешних условий, а именно:
наш образ жизни и ежедневные привычки;
уровень развития и доступность медицинского обслуживания;
состояние окружающей среды и экологическая ситуация.
Наше благополучие во многом зависит от нас самих. Даже незначительные корректировки в повседневных привычках способны существенно укрепить здоровье и продлить годы активной жизни. Таким образом, мы сами открываем себе двери к полноценной жизни, возможности заниматься любимым делом используя всего лишь 10 правил здорового долголетия.
Правило № 1 – правильное питание. Добавьте в рацион больше овощей и фруктов как минимум 400-500 г в день. Отдавайте предпочтение варёной пище или приготовленной на пару. Ограничьте соль до 5 г в сутки, сахара и жирных блюд. Обязательно включите в рацион кисломолочные продукты, они источники кальция, магния и витамина D и продукты с Омега-3, которые поддерживают здоровье сердца и мозга.
Правило № 2 – питьевой режим. Суточная норма жидкости для женщин 1,7 л, для мужчин 2 л для мужчин из этого следует, что половина этого объёма – простая питьевая вода, которую необходимо пить небольшими глотками в течение дня.
Правило № 3 – физическая активность. Рекомендовано проходить 10 000 шагов ежедневно, начните с простого пройдите остановку пешком. Выбирайте для себя занятия по сезону: прогулки, велосипед, плавание, лыжи. Полезна регулярная нагрузка, даже небольшая, но не менее 30 минут в день.
Правило № 4 – здоровый сон. Спите не менее 7-8 часов в сутки. Старайтесь ложится спать до 22:00, конечно, если это возможно. Не принимайте тяжелую пищу за 2-3 часа до сна. Спать лучше в тёмной и прохладной комнате – так лучше вырабатывается мелатонин, гормон, замедляющий старение.
Правило № 5 – тренировка мозга. Учите стихи или иностранные языки, решайте логические задачи, разгадывайте кроссворды, читайте и пересказывайте прочитанное.
Правило № 6 – профилактика стресса. Найдите хобби, которое приносит радость: рукоделие, занятия музыкой, садоводство или флористика. Не забывайте про дыхательные упражнения и медитацию. Учитесь отпускать обиды и радоваться мелочам.
Правило № 7 – социальная активность. Как можно чаще общайтесь с друзьями и родственниками, просто позвоните им. Не отказывайтесь от участия в мероприятиях, посещайте выставки и театры. Все это снижает уровень стресса и продлевает жизнь.
Правило № 8 – отказ от вредных привычек. Полностью исключите курение – оно провоцирует болезни сердца, сосудов и лёгких. Минимизируйте или полностью исключите употребление алкогольных напитков.
Правило № 9 – ежегодные медицинские осмотры. Ежегодная диспансеризация – это необходимость. Контролируйте артериальное давление, сахар и холестерин. Контролируйте свой вес и окружностью талии (не более 102 см у мужчин и 88 см у женщин). Проверяйте зрение и слух – эти функции часто ухудшаются с возрастом.
Правило № 10 – безопасность в быту. Обеспечьте хорошее освещение в доме. Проверьте, нет ли проводов, о которые можно споткнуться. Установите датчики дыма на кухне.
Здоровое долголетие – это результат ежедневных усилий. Маленькие шаги сегодня станут фундаментом крепкого здоровья завтра.
Помните: заботиться о себе никогда не поздно. Начните прямо сейчас – и пусть ваши годы будут не только долгими, но и счастливыми!
Друзья, говорят, что человеку столько лет, на сколько он себя чувствует. И это чистая правда! На этой неделе мы отмечаем Неделю здорового долголетия — время поговорить о том, как сохранить бодрость, ясность ума и радость жизни в любом возрасте.
Многие думают, что старость неизбежно означает болезни и упадок сил. Но наука и примеры тысяч активных людей доказывают обратное: качество жизни в старшем возрасте напрямую зависит от того, как мы живем сегодня.
На чем держится активное долголетие?
Питание для энергии. С возрастом обмен веществ замедляется, поэтому организму нужна не столько калорийность, сколько польза. Средиземноморская модель питания — отличный ориентир: больше рыбы, овощей, зелени, растительных масел и кисломолочных продуктов. Важно пить достаточно воды — с годами чувство жажды притупляется, а обезвоживание наступает незаметно.
Движение — жизнь. Регулярная физическая активность — главный «эликсир молодости». Она поддерживает мышцы, суставы и сердце. Не обязательно ставить рекорды — достаточно ежедневной ходьбы (не менее 6000–8000 шагов), плавания, скандинавской ходьбы или легкой гимнастики. Движение помогает сохранять равновесие и координацию, что защищает от опасных падений.
Тренировка для ума. Наш мозг, как и мышцы, требует нагрузки. Чтение, разгадывание кроссвордов, изучение иностранных языков, освоение гаджетов — все это создает новые нейронные связи и отодвигает риск деменции. Учиться новому никогда не поздно!
Забота о сердце и сосудах. С годами контроль давления, холестерина и сахара становится жизненно важным. Регулярная диспансеризация и выполнение назначений врача позволяют вовремя заметить проблемы и держать их под контролем.
Социальные связи. Одиночество — один из главных врагов долголетия. Общение с семьей, друзьями, участие в клубах по интересам, волонтерство дарят положительные эмоции и чувство нужности. Активная социальная жизнь продлевает годы!
Здоровое долголетие — это комплексная работа, но она приносит потрясающие дивиденды: возможность увидеть, как растут внуки, путешествовать, заниматься любимым делом и просыпаться каждое утро с интересом к новому дню.
Позаботьтесь о своем будущем уже сегодня. И помните: лучший возраст — тот, в котором вы счастливы и здоровы!
Здоровое долголетие — это не только достижение преклонного возраста, но и сохранение активного и полноценного образа жизни на протяжении всей жизни.
Качество жизни в пожилом возрасте во многом зависит от образа жизни, привычек и общей заботы о здоровье и душевном состоянии.
Активное долголетие — процесс оптимизации возможностей для поддержания здоровья, безопасности среды и участия человека в жизни общества по мере старения.
Физическая активность. Регулярные упражнения поддерживают мышцы, кости, улучшают работу сердца и лёгких, снижают риск падений и когнитивных нарушений. Рекомендуется включать аэробные нагрузки (ходьба, плавание, езда на велосипеде), силовые тренировки, упражнения на баланс и гибкость.
Здоровое питание. Сбалансированный рацион с достаточным потреблением белка, пищевых волокон, витаминов и минералов. Важно ограничить соль, сахар, животные жиры, выбирать щадящие способы приготовления (запекание, варка, тушение).
Здоровый сон. Рекомендуется 7–8 часов качественного сна. Важно соблюдать режим, создавать комфортные условия в спальне (темнота, тишина, оптимальная температура).
Контроль здоровья. Ежегодная диспансеризация, регулярный мониторинг артериального давления, уровня холестерина и глюкозы в крови, массы тела. При хронических заболеваниях — соблюдение графика диспансерного наблюдения, вакцинация.
Социальная активность и когнитивная нагрузка. Общение с близкими, участие в общественных мероприятиях, обучение (чтение, настольные игры, изучение языков) помогают сохранить активность и ясность мышления.
Позитивное мышление и хорошее настроение. Психологическое благополучие влияет на общее состояние здоровья.
На работе человек проводит большую часть жизни. Поэтому так важно именно на рабочем месте создавать идеальную ситуацию для сохранения здоровья. Международная Федерация Сердца предлагает 10 ступеней здоровья, осваивая которые постепенно, но неуклонно, можно значительно улучшить состояние здоровья сотрудников.
Первая ступень - здоровая еда:
Ежедневно следует съедать пять порций свежих овощей и фруктов и стараться исключать из рациона жиры животного происхождения.
Ступень вторая – активность:
Будьте активными! Каждые 30 минут работы постарайтесь оторваться от рабочего места, чтобы размяться, пройтись. Особенно это правило рекомендуется соблюдать сидящим весь рабочий цикл на одном стуле (в современном офисе у компьютера) сотрудникам. Им крайне необходима физическая активность.
Третья ступень – сказать нет курению:
Да, необходимо решительно сказать нет курению. Если это удалось сделать, то у расставшихся с табаком курильщиков общий расчетный риск для жизни через год приблизится к индексу, определяемому для некурящего населения. Только через год!
Четвертая ступень – сохранение здорового веса:
Поддержание на протяжении жизни здорового веса поможет сохранению нормального артериального давления крови. Высокое давление - причина 50% всей сердечно-сосудистой патологии, но главное: гипертония является основным фактором риска развития инсульта.
Пятая ступень – знай свои размеры:
Каждый человек должен знать свои "размеры": артериальное давление, холестерин крови, содержание глюкозы в крови, размер талии и индекс массы тела. Если есть отклонения от нормы, то, совместно с лечащим врачом, нужно составить специальный план действий, чтобы снизить риск развития сердечно-сосудистой патологии, инвалидности в результате сосудистых катастроф и преждевременной смерти путем нормализации своих "размеров".
План действий должен отражать не только лекарственный контроль давления, сахара крови, холестерина, но в первую очередь коррекцию образа жизни (питание, физические упражнения и т. д.). Это основа профилактических мер по предупреждению заболеваний сердца и их осложнений
Индекс массы тела (ИМТ) рассчитывается по формуле: вес тела в кг разделить на рост в метрах возведённый в квадрат. Идеальный индекс от 18 до 24,9 кг/м2. Избыточный вес - при ИМТ до 29,9, а при его значении равном или выше 30 – диагноз: ожирение.
По окружности талии судят о наличии так называемого абдоминального (внутреннего) ожирения. Это наиболее опасная форма ожирения в плане риска болезней сердца! Нормальный размер талии для женщин - 82 см, для мужчин - 94 см; пограничный - соответственно ж - до 88 см, м - до 102см, а выше этих пределов – диагноз: абдоминальное ожирение.
Шестая ступень – уменьшить прием алкоголя:
Употребление алкоголя всегда приводит к повышению артериального давления и способствует избыточному весу. Почти у всех активных любителей и почитателей алкогольных напитков, даже некрепких, рано или поздно развивается гипертоническая болезнь.
Седьмая ступень – помещение без табачного дыма:
Настаивай на свободном от курения рабочем помещении. Пассивное курение приносит столько же вреда, сколько курение активное. Работодателям рекомендуется оказывать поддержку и помощь тем сотрудникам, которые желают бросить курить. Важно запретить курение на рабочем месте. Возможно, обеспечить антитабачной жвачкой или таблетками против курения.
Восьмая ступень – используй перерыв:
Используй перерывы для выполнения физических упражнений. Обязательно внеси в рабочий ежедневник перерывы для физической активности. Попытайся делать физкультуру 2 раза в день. Делай упражнения по 5 минут для позвоночника и конечностей и сидя на рабочем месте. Идеально, когда сотрудники во время перерыва имеют возможность заниматься теннисом, крутить педали велоэргометра, заниматься в тренажерном зале. Но, если нет таких условий, то можно просто немного походить, использовать ступеньки. Делай физические упражнения сам и вдохновляй других.
Девятая ступень – выбирай здоровую столовую:
Выбирай кафе или столовую, в которых готовят здоровую пищу. Заказывай или проси приготовить только полезные блюда. Лучше пройтись немного дальше, но пообедать в хорошей столовой, где заботятся о благе клиентов, подбирая здоровое меню. Не стоит принимать ланч за рабочим столом. Для этого найдите другое помещение. Гораздо полезнее короткая прогулка по свежему воздуху в столовую и обратно.
Десятая ступень – атмосфера без стресса:
Создай на рабочем месте атмосферу без стресса. Коллег по работе нужно приободрять и вдохновлять, создавая положительные эмоции, рассказывая приятные истории. Не рекомендуется грузить сотрудников негативом, решать проблемы нецивилизованно, нервировать окружающих.
Как видно из перечисленного, первые 6 ступеней – это общие рекомендации для здоровой жизни. Последние четыре ступени – идеи для претворения в жизнь на предприятии, в офисе на рабочем месте для улучшения самочувствия сотрудников во время работы.
ГБУЗ "Центр общественного здоровья и медицинской профилактики" министерства здравоохранения Краснодарского края.
Нехватка времени — болезнь XXI века. Цейтнот в жизни, цейтнот на работе — это довольно распространенная ситуация в современном мире, которая может оказывать разное влияние на качество жизни и здоровье человека.
Понятие «цейтнот» (от немецкого Zeit — время и Not — нужда) пришло из шахматной терминологии, где оно означает ограниченное время на обдумывание хода. Схожесть этого сценария со многими случаями из жизни привела к тому, что постепенно термин стал популярен за пределами шахматных турниров.
В рабочей среде цейтнотом называют нехватку времени до дедлайна — сдачи отчета, презентации проекта или выпуска партии товара. Чем ближе финальный срок, тем сложнее контролировать качество выполнения задач. Нередко такая ситуация требует не только ускорения в работе, но и пересмотра первоначальной стратегии. Подобный стресс часто активирует творческий потенциал, выводит человека из состояния прокрастинации и заставляет искать нестандартные подходы к решению проблемы, более действенные методы и инновационные подходы. Цейтнот — не всегда негативное явление: он учит расставлять приоритеты, работать в команде, делегировать задачи, открывает новые пути решения проблем.
Однако, когда цейтнот на работе становится регулярным и неконтролируемым, то это отрицательно сказывается и на производительности труда, и на состоянии человека, приводя к стрессу и его тяжелой степени — депрессии.
Во всем мире от стресса и депрессии, которая является одной из ведущих причин инвалидности, страдает более 300 миллионов человек. Более 260 миллионов человек живет с тревожными расстройствами. Эти состояния негативно сказываются на трудоспособности людей и снижают их производительность. По данным ВОЗ, по сравнению с другими заболеваниями, негативные последствия депрессии и тревожных расстройств для работодателей и экономики в целом на 30 процентов выше. Согласно исследованию ВОЗ, связанное с депрессией и тревожными расстройствами снижение производительности труда обходится мировой экономике каждый год в 1 триллион долларов США. Только в Европейском регионе ВОЗ этот показатель составляет 140 миллионов долларов. Депрессия и тревожные расстройства ежегодно приводят к потере 12 миллиардов рабочих дней и обходятся мировой экономике почти в 1 трлн долларов. ООН считает стресс на рабочем месте «чумой XXI века». По данным страховых компаний, треть работников хотя бы раз думали об увольнении исключительно из-за стрессов.
Стресс — это реакция человеческого организма, возникающая в ответ на действие раздражителя. Когда человек постоянно подвержен стрессовым ситуациям, его организм усиленно растрачивает свои силы (энергию). Это приводит к быстрому истощению (выгоранию). Говоря о рабочем процессе, то постановка большого количества задач или нового задания, выходящего за рамки компетенций сотрудника, выводит его из равновесия. Это относится к любой категории работников: от простого специалиста до топ-менеджеров. Выход из зоны комфорта — это всегда стресс.
Причинами кратковременного стресса могут стать: конфликтная атмосфера на рабочем месте, новые проекты, перегруженность, срыв дедлайна (сроков), шум, плохие условия труда, усталость, недосып или голод. Длительный хронический стресс могут вызывать нескончаемая череда стрессоров — факторов, провоцирующих появление стресса: большое количество задач, которые необходимо решать одновременно, отсутствие отдыха, неэффективное планирование времени и задач, тревожность руководителя и его недоверие сотрудникам (атмосфера недоверия в команде), неумение делегировать полномочия, давление сроков, авторитарное руководство (страх несоответствия ожиданиям), проблемы в личной жизни и др.
В ответ на раздражающие факторы внешнего мира в организме запускаются биохимические процессы, назначение которых — справиться с экстремальной ситуацией. Со временем действие напряжения суммируется и накапливается, а уровень стресса растет и может привести к негативным последствиям.
Среди наиболее популярных реакций организма на стресс можно выделить:
вялость, слабость, депрессия, пассивное отношение и нежелание общаться или что-либо делать, быстрая утомляемость;
пропадает эмпатия к коллегам, к клиентам, к работе, в том числе нет удовлетворенности от профессиональных результатов;
беспричинные и частые приступы раздражительности, злобы, недовольства окружающими, обстановкой, миром;
бессонница, беспокойный сон;
невозможность расслабиться, постоянное напряжение тела и нервной системы;
плохая концентрация внимания, заторможенность, сложность в понимании обычных вещей, снижение интеллектуальных возможностей, проблемы с памятью;
недоверие к себе и окружающим людям, суетливость;
подавленное настроение;
повышенный интерес к алкоголю, наркотикам, курению, компьютерным играм и другим веществам/занятиям, которые ранее особо не интересовали.
Чтобы минимизировать воздействие негативного стресса и не допустить эмоционального выгорания, существует много полезных и действенных рекомендаций
Одним из ключевых факторов в предотвращении цейтнота является грамотное управление временем. В ежедневной работе мы делаем перерывы на чашечку кофе, тратим время на перекуры, не забываем про сплетни с коллегами, общение с друзьями в социальных сетях и мессенджерах, плюс стандартные деловые встречи, переговоры, звонки клиентам, дорога на работу и с работы (особенно актуально для мегаполисов). День состоит из продуктивных и непродуктивных процессов. Как сделать так, чтобы завтра не было поздно?
Для начала нужно остановиться, замедлить бег, чтобы оценить происходящее. Давайте посмотрим на нашу жизнь новым осознанным взглядом.
Мониторинг и оценка рабочего дня. Сколько времени у нас уходит на все нецелевые действия в течение рабочего дня? Попробуем подсчитать прямо сейчас: проведем учет всего рабочего дня и зафиксируем, желательно каждые 15 минут, всю нашу деятельность за этот интервал времени в течение всего рабочего дня на протяжении одной недели или хотя бы двух–трех дней. Это поможет нам осознать в полной мере то, чем мы занимаемся. Результаты могут приятно удивить или шокировать, но это не повод для уныния. Это отличный предлог что-то изменить прямо здесь и сейчас. Сделать попытку обрести что-то новое и изменить кардинально свою жизнь.
Управляем временем эффективно. Ключ к эффективности и продуктивности — планирование. Не откладывайте выполнение рабочих задач на последний момент. Отложенные дела являются самой частой причиной цейтнота, поэтому важно избегать прокрастинации. Выполняйте все задания сразу по мере их поступления и не оставляйте дела незавершенными. Составьте список больших задач на неделю, а на его основе — чек-лист на день. Можно даже распланировать ближайший час. Это поможет держать фокус, но также нельзя забывать об отдыхе. Простая гимнастика, дыхательные упражнения или поход за чашкой чая сбросят нервное напряжение и позволят отдохнуть.
Выбираем приоритеты. Любой рабочий аврал можно взять под контроль, если научиться расставлять приоритеты (задачи: срочные важные, срочные не важные, не срочные важные, не срочные неважные). Одна задача за раз: важно снизить многозадачность, сфокусироваться на самой важной проблеме и довести дело до конца. Это подарит удовлетворение от достижения результата и снизит уровень стресса. Расставьте приоритеты и выберите те задачи, которые можете выполнить только вы. Например, займитесь важным отчетом для руководителя, а к рутинным делам подключите других членов команды.
С чувством, с толком, с расстановкой. Спешка, суета и паника — враг результата: чем больше вы будете спешить, тем меньше успеете сделать. В спешке люди зачастую стремятся делать все сразу и переключаются с одной задачи на другую, не закончив первую. Составьте план работы и выполняйте его последовательно, отмечая сделанное. Это позволит рационально использовать рабочее время и не делать лишних движений.
Меняем направление. Наша энергия не держится на одном уровне: в течение дня мы переживаем и пики активности, и упадок сил. Когда концентрация снижается, полезно переключиться с одной задачи на другую: сделайте пару звонков, сходите на обед, отнесите документы коллеге на другой этаж и пр. Если вы чувствуете, что очень устали, не беритесь за потенциально стрессовую работу — например, общение со сложным клиентом. Разные типы задач и смена деятельности позволят не терять концентрацию.
Лучшее — враг хорошего. Избегайте перфекционизма. В погоне за идеальным результатом перфекционисты часто не могут реально оценить сроки выполнения работы, поэтому не успевают закончить ее вовремя. Из-за боязни совершить ошибку у сотрудника бывают завышенные требования к результатам, поэтому он работает слишком медленно, перепроверяет все несколько раз и в итоге попадает в цейтнот.
Не забываем про отдых. Для продуктивной работы необходим качественный отдых и прежде всего полноценный ночной сон. Во время рабочего дня рекомендуется через каждые 1-1,5 часа делать короткие запланированные перерывы для отдыха, а в обеденный перерыв выходить из офиса, чтобы отвлечься от текущих задач. Качество отдыха играет важнейшую роль в борьбе с утомляемостью. Больше времени уделяйте отдыху. Но даже если у вас есть на него всего час в день, проведите этот час так, чтобы организм отблагодарил вас сполна. Смысл отдыха заключается в том, чтобы переключиться на другую деятельность. Например, если на работе достаточно интенсивная эмоциональная нагрузка, то лучшим вариантом смены деятельности будет физический тип отдыха — занятие спортом, прогулка или массаж. Если деятельность связана с интеллектуальной нагрузкой, то лучше переключиться на эмоциональный тип отдыха — чтение художественной литературы, посещение театра, встречу и др. Если деятельность связана с тяжелым физическим трудом, то для восстановления сил подойдут все возможные типы отдыха.
Правильно питаемся. Откажитесь от фастфуда, не пейте кофе, алкоголь и другие напитки-стимуляторы. Начните с малого, поставьте себе цель обойтись без них 14 дней. Ограничьте потребление сладостей, жирной и жареной пищи. Добавьте в рацион овощей и фруктов. В идеале овощи должны занимать половину тарелки в каждый прием пищи. Ешьте часто и небольшими порциями.
Пьем достаточное количество воды. Пейте до двух литров воды в день. Каждое утро выполняйте обливание прохладной водой или хотя бы принимайте контрастный душ. Вечером для снятия усталости можно принять теплую расслабляющую ванну с морской солью или с любимыми добавками.
Физические нагрузки. Добавьте в ежедневную рутину физические активности и прогулки, желательно на свежем воздухе. Замените привычные перерывы на кофе кратковременной прогулкой, это позволит сменить обстановку, отвлечься, провести «перезагрузку мозга». Даже небольшая физическая активность вне рабочего времени, такие как: ходьба, бег или плавание ежедневно заставит вас чувствовать прилив энергии. Посвящайте упражнениям хотя бы десять минут в день, в идеале — выполнять рекомендации ВОЗ по физической активности (150 минут в неделю умеренной физической активности или 75 минут интенсивной).
Сон наше все. Постарайтесь спать семь–восемь часов в сутки. Стремитесь ложиться и вставать примерно в одно и то же время. Именно во время сна происходят не только восстановление физических сил, но психо-эмоциональная перезагрузка, что в итоге дает возможность справляться с разными жизненными и рабочими ситуациями.
Итак, если цейтнота на работе не избежать, значит надо постараться обернуть его в свою пользу: нивелировать его последствия, применяя выше обозначенные подходы, и использовать его для своего роста и развития. Это может быть улучшение какой-то способности, навыка или компетенции. К развитию можно отнести овладение чем-то совершенно новым: необычным подходом к делегированию, современным методом управления или специфическими умениями в профессиональной деятельности. Постарайтесь сместить фокус с рутинного выполнения задач на рост и развитие, превратитесь в любознательного исследователя. Тогда те неожиданности, которые вам встречаются, перестанут быть причиной разочарования, злости, тревоги, страха и стресса. Вы будете воспринимать их как повод усовершенствовать свои навыки, в том числе и в борьбе со стрессом на работе.
Здоровый образ жизни — образ жизни человека, направленный на профилактику болезней и укрепление здоровья. По оценкам специалистов, здоровье людей зависит на 50-55 % именно от образа жизни, на 18 % — от генетической предрасположенности, и лишь на 12 % — от здравоохранения.
Существует 10 советов, разработанных международной группой врачей, диетологов и психологов, которые составляют основу здорового образа жизни. Следуя им, можно продлить и сделать более приятной нашу жизнь.
1 совет: разгадывая кроссворды, изучая иностранные языки, производя подсчеты в уме, мы тренируем головной мозг. Таким образом, замедляется процесс возрастной деградации умственных способностей; активизируется работа сердца, системы кровообращения и обмен веществ
2 совет: работа – важный элемент здорового образа жизни. Найдите подходящую для себя работу, которая будет вам в радость. Как утверждают ученые, это поможет выглядеть моложе.
3 совет: не ешьте слишком много. Это способствует поддержанию активности клеток, их разгрузке. Также не следует впадать в крайность и есть слишком мало.
4 совет: меню должно соответствовать возрасту. Печень и орехи помогут 30-летним женщинам замедлить появление первых морщинок. Содержащийся в почках и сыре селен, полезен мужчинам после 40 лет, он способствует разряжению стресса. После 50 лет необходим магний, который держит в форме сердце и полезный для костей кальций, а рыба поможет защитить сердце и кровеносные сосуды.
5 совет: имейте на все свое мнение. Осознанная жизнь поможет как можно реже впадать в депрессию и быть подавленным.
6 совет: дольше сохранить молодость помогут любовь и нежность, поэтому найдите себе пару. Укреплению иммунной системы способствует гормон счастья (эндорфин), который вырабатывается в организм, когда человек влюблен.
7 совет: спать лучше в прохладной комнате (при температуре 17-18 градусов), это способствует сохранению молодости. Дело в том, что и от температуры окружающей среды зависят обмен веществ в организме и проявление возрастных особенностей.
8 совет: чаще двигайтесь. Учеными доказано, что даже 30 минут занятий спортом в неделю продлевают жизнь.
9 совет: периодически балуйте себя. Несмотря на рекомендации, касательно здорового образа жизни, иногда позволяйте себе вкусненькое.
10 совет: не всегда подавляйте в себе гнев. Различным заболеваниям, даже злокачественным опухолям, более подвержены люди, которые постоянно ругают самого себя, вместо того, чтобы рассказать, что их огорчает, а иногда и поспорить.
ГБУЗ "Центр общественного здоровья и медицинской профилактики" министерства здравоохранения Краснодарского края